 产业资讯
产业资讯
 药时代
药时代
 2024.04.19
2024.04.19
 193
193
在望穿秋水地熬到品牌药物(原研药物)专利到期之后,“多年媳妇熬成婆”的仿制药能否得到市场青睐?
第一关无疑是医疗保健专业人员的认可和处方量的增加。
仿制药的活性成分、强度和剂量方案与原研药相同,但如果不具备明显的价格优势,它们仍然可能不会成为许多医生的首选。这是GlobalData最近对全球近300 名医疗保健专业人员进行的一项调查得出的结论。近40%的受访者表示,如果不考虑仿制药节省的成本,他们会继续使用品牌药。
接受调查的日本、西班牙和意大利的医生最有可能偏向原研药而不是仿制药,分别有57%、50% 和 45% 的医生表示,如果价格不是问题,他们会开原研药。与之形成对照的是,美国和法国的专业人员更倾向于仿制药。现实世界中,美国医师开具仿制药处方的比例最高,意大利最低。
GlobalData表示,许多接受调查的医生不愿意开仿制药,部分原因可能是他们对仿制药的成分持谨慎态度。日本、西班牙和意大利超过40%的医生认为“需要更多的生物等效性研究来评估仿制药的适用性”。相比之下,原研药在他们看来可能更可靠,因为它们在获得监管部门批准之前要经历广泛的开发过程,积累了充分的临床数据,最终在医生和患者中建立了品牌忠诚度。品牌忠诚度在制药行业中发挥着至关重要的作用,影响销售和收入的产生。在专利保护到期之后,这将成为阻挡仿制药市场吸收率的壁垒。原研药之前对于医师和患者带来的良好印象使其不愿转向仿制药。接受调查的很多医生表示,他们认为患者更喜欢原研药而不是仿制药,因为他们在开处方之前会询问患者希望得到品牌要还是仿制药。
《European Journal of Clinical Pharmacology》上最近发表的一篇论文揭示了医疗保健专业人员在原研药和仿制药之间站队的更多细节。
这项调查涉及了维也纳的公立和宗教医院,包括大学医院“维也纳总医院”。共有282名医生和311名护士参与了这项研究。对于小分子仿制药和生物类似药与原研药的临床等效性,分别有63%和62%的受访者选择“是”。这个结果表明,仍然近40%的医疗保健专业人员对仿制药和生物类似药持怀疑态度。
具体而言,70.2%的医生和56.7%的护士(占研究总人数的 63.1%)认可小分子仿制药与其原研药的等效性。在问及如果自己生病选择何类药物的问题时,69.1%的医生选择仿制药而非原研药,而24.8%的人选择原研药而非仿制药,51.9%的护士更愿意使用原研药而非仿制药。
45%的受访者表示使用仿制药时没有任何根本顾虑。对于仿制药最大的质疑,是当处方从原研药转为仿制药的情景模式(31.7%)。如果一开始就使用仿制药的话,受访者的担忧则要小很多(4.5%)。
医生和护士对于仿制药的担忧表现在以下几个方面(图1):
疗效较低(20.8%)
质量差(17.1%)
副作用较高(10.6%)
对仿制药曾经的不愉快经历(12.4%)
频繁更换制剂导致患者依从性较差(3.5%)
处方错误风险增加(2.1%)。
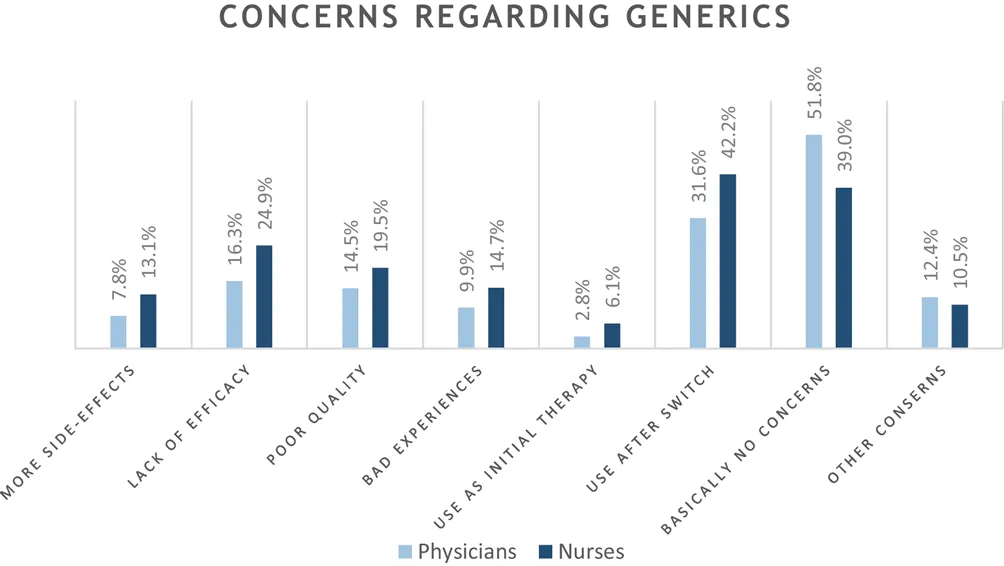
图1. 受访者对仿制药潜在问题的顾虑分布图。(图片来源:Eur. J. Clin. Pharmacol)
相对于比较成熟的小分子仿制药,生物类似药的地位更为堪忧。14.5%的医生和 57.0%的护理人员从未听说过生物类似药。39.7%的医生和26.4%的护士曾听说或短暂接触过生物类似药。只有45.7%的医生和16.6%的护士表示他们熟悉生物类似药。
随后,220名从未听说过生物类似药的问卷者被排除了进一步的调查。在剩下的医生和护士中,有64.7%的受访医生相信生物类似药与原研药之间具有等效性,护理人员中这一比例为为58.5%,因此总体比例为62.5%。
在问及会为自己选择哪类药物时,37.2%的受访者选择原研药,37.5% 没有偏好,25.3%的人不愿就此做出选择。大多数医生不会偏爱某类产品,而大多数护理人员更愿意使用原研药。
相对于小分子仿制药,对生物类似药不存担忧的比例要少得多(33.8%)(图2)。
26.9% 的人对更换生物仿制药表示担忧
6.4% 的人对使用它们作为初始治疗表示怀疑
11.4% 的受访者担心疗效较低
7.4% 的受访者担心质量较差
5.9% 的受访者担心副作用较多
2.4% 的医疗保健专业人员在患者身上经历过生物仿制药的不良经历
相对于小分子仿制药,针对生物制剂潜在问题选择“不知道”的比例 (29.0%) 明显更高

图2. 受访者对生物类似药潜在问题的顾虑分布图。(图片来源:Eur. J. Clin. Pharmacol)
关于小分子仿制药的处方,21%的医生表示他们会尽可能多地开仿制药。58%通常将仿制药作为患者的初始治疗方法。14.6%的人表示不愿意开仿制药处方,只有在详细的个人考虑和指示之后才开出仿制药。5%的医生试图避免使用仿制药(图3)。
就生物类似药而言,医生通常更为保守。30.5%的医生不愿意开生物类似药;8.6%的人选择避免使用生物类似药;有10.9%的医生从不使用生物类似药;只有8.6% 的医生选择尽可能开具生物类似药处方(图3)。

图3. 医生开具小分子仿制药和生物类似药倾向性分布图。(图片来源:Eur. J. Clin. Pharmacol)
受访者最担心的是在治疗期间从原始药物转换为仿制药物。只有2.8%的医生对使用仿制药作为初始治疗表示担忧,但31.6%的医生对原研药改为仿制药表示怀疑。1/4 的医生表示,从原研生物制剂改换为生物类似药引起了他们最大的担忧。
那么在原研药与仿制药/生物类似药之间反复“横跳”是否会产生问题呢?严格来说,这种可能性是存在的。一般来说,如果患者从原研药换成仿制药,最好坚持使用仿制药,不要来回转换。这是因为药物的生物等效性(即根据剂量、吸收率、药物质量等衡量药物达到所需作用的程度)可能会有所不同,有时甚至会很大。
(尽管 FDA 的任务是维持原研药和仿制药之间的生物等效性,但他们批准的仿制药中的活性成分允许存在标准化后80%至125%含量的现象。因此,FDA 批准的一种仿制药的活性成分含量可能会比品牌药少20%,而另一种仿制药的活性成分含量可能会多25%解读有误, 详见评论区勘误。
这意味着,反复切换仿制药可能会导致最大55% 的活性成分的变化。虽然只要血液中的药物浓度达到一定水平,这些变化通常不会产生重大后果,但有时却有可能导致影响。例如抗抑郁药物,有时需要数周时间才能在患者的身体系统中积累到达到预期效果的程度。如果患者突然改用仿制药(或在仿制药之间横跳),药物浓度的下降可能会产生重大影响。2020 年的一项研究证明了这一点,接受研究的是使用Zoloft (sertraline), Paxil (paroxetine)和Celexa (escitalopram) 抗抑郁药的患者,当他们改用仿制药后,相关症状经常会出现复发的情况。
奥地利医院的调查结果还显示出一个明显的趋势,即具有较高知识的参与者似乎更相信仿制药/生物类似药的可互换性。这表明大多数疑问都是基于不确定性,并且可以通过更好地教育来解决。
总的来说,这项研究带给行业从事者的启示在于,对医务人员进行更好的教育和培训是提高仿制药和生物类似药接受度的关键。知识越多,对等效性的信念就越大。而信任增强,在日常临床实践中使用仿制药和生物类似药的使用意愿就越大。这不仅有助于长期大幅降低药品成本,还能促进制药公司对新药的创新研究,不断优化患者的医疗选择。
Ref.
Binder, L. et al. Perception of pharmacological equivalence of generics or biosimilars in healthcare professionals in Vienna. Eur J Clin Pharmacol 80, 355–366 (2024). https://doi.org/10.1007/s00228-023-03603-3
Park, A. Generic drug makers must close 'knowledge gap' to overcome doctors' brand loyalty: GlobalData. 08. 04. 2024.
Hsu CW, Lee SY, Yang YH, Wang LJ. Brand-name antidepressants outperform their generic counterparts in preventing hospitalization for depression: the real-world evidence from Taiwan. Int J Neuropsychopharmacol. 2020 Oct;23(10):653–661. doi:10.1093/ijnp/pyaa041
Andrade C. Bioequivalence of generic drugs: a simple explanation for a US Food and Drug Administration requirement. J Clin Psychiatry. 2015 Jun;76(6):e742-4. doi:10.4088/JCP.15f10094
Bihari, M. Are Generic Drugs as Safe and Effective as Brand-Name? Verywell Health. 01. 02. 2024.

 CPhI制药在线
CPhI制药在线
 2018.07.24
2018.07.24
 49740
49740

 艾美仕
艾美仕
 2018.07.09
2018.07.09
 34754
34754


 2014.03.11
2014.03.11
 31146
31146